Tout comme l’Alzheimer, la maladie de Parkinson est une pathologie neurodégénérative qui touche principalement les personnes âgées.
Dans cet article, nous vous livrons les informations essentielles pour mieux comprendre ses symptômes, les moyens de la diagnostiquer et les traitements qui peuvent aider votre proche à améliorer sa qualité de vie.
Qu’est-ce que la maladie de Parkinson ?
La maladie de Parkinson est une pathologie neurodégénérative qui impacte principalement le contrôle des mouvements. Elle se caractérise par une dégradation progressive de cellules nerveuses spécifiques : les neurones à dopamine (ou neurones dopaminergiques), situés dans la substance noire, une région du cerveau.
En moyenne, le cerveau produit un million de neurones contenant de la dopamine. Il s’agit d’un neurotransmetteur qui participe grandement à la motricité. Un dérèglement dopaminergique peut être observé dans plusieurs maladies comme la maladie de Parkinson mais aussi dans les schizophrénies.
💡 Bon à savoir
Le contrôle de la motricité met en jeu 3 neurotransmetteurs distincts au sein du cerveau : la dopamine, le glutamate et l’acétylcholine. Lorsque ces 3 neurotransmetteurs ne se retrouvent pas en quantité suffisante, cela provoque un déséquilibre. En effet, un excédent de glutamate et d’acétylcholine associé à un déficit en dopamine conduit à des troubles de la motricité comme des tremblements et des mouvements rigides.
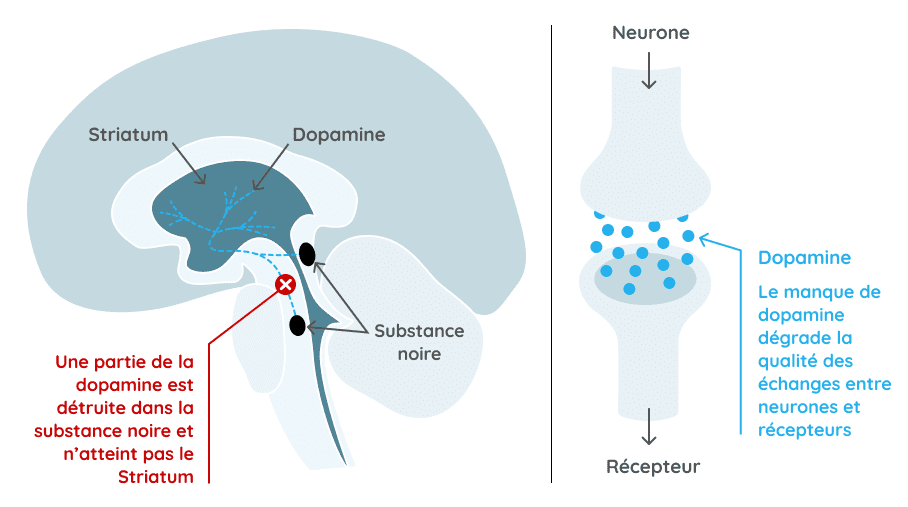
Ainsi, la disparition de ce type de neurones a la particularité d’entraîner des perturbations au sein de différentes régions du cerveau qui doivent normalement recevoir de la dopamine.
En effet, on retrouve des perturbations :
- au niveau de la substance noire, qui joue un rôle clé dans la motricité, la mémoire et la gestion des émotions ;
- au niveau du thalamus, qui joue un rôle important dans le contrôle des mouvements et dans le transfert des informations sensorielles au cortex cérébral ;
- au niveau du striatum, qui joue un rôle fondamental dans la motricité involontaire (ex : clignement des yeux), dans les comportements alimentaire et sexuel ainsi que dans la gestion de la douleur ;
- au niveau du noyau sous-thalamique, qui joue un rôle clé dans l’inhibition et le freinage de certains mouvements ;
- etc.
En parallèle de cette dégradation des neurones dopaminergiques, il est possible de détecter des dépôts de protéines anormaux au sein des neurones de la substance noire (située dans le tronc cérébral) : ce sont les corps de Lewy (que l’on retrouve également dans la démence à corps de Lewy).
💡 Bon à savoir
Les corps de Lewy correspondent à des amas pathogènes qui se forment à l’intérieur des neurones. Ces amas sont dus à une accumulation anormale de dépôts formés par la protéine alpha-synucléine.
Quelle est la différence entre maladie de Parkinson et démence à corps de Lewy ?
Dans la maladie de Parkinson :
Les corps de Lewy affectent seulement les régions impliquées dans la motricité comme le tronc cérébral.
Dans la démence à corps de Lewy :
Les corps de Lewy touchent davantage de régions cérébrales et affectent principalement celles qui sont impliquées dans les fonctions cognitives (comme le raisonnement, la mémoire, la planification). Dans cette maladie, les corps de Lewy s’étendent sur l’ensemble du cortex cérébral en plus de toucher le tronc cérébral. C’est pour cette raison que cette maladie se caractérise par des troubles variés : des troubles cognitifs, des troubles moteurs, des troubles de l’humeur, des troubles du comportement…
Ainsi, dans la maladie de Parkinson, les neurones dopaminergiques qui jouent un rôle fondamental dans la motricité disparaissent au fil du temps et des corps de Lewy se forment dans les régions qui assurent le contrôle des mouvements. En retour, ces dérèglements entraînent des symptômes moteurs comme : une hypertonie (rigidité musculaire), une akinésie (lenteur des mouvements) et des tremblements.
Au quotidien, cela peut se traduire par des difficultés à réaliser certains gestes comme :
- porter une tasse au niveau de ses lèvres ;
- boutonner un chemisier ;
- faire ses lacets ;
- saisir de petits objets comme des pièces de monnaie ;
- composer un numéro de téléphone ;
- sortir d’une voiture ;
- se tenir debout et immobile pendant plusieurs minutes ;
- etc.
💡 Bon à savoir
Si votre proche souffre de tremblements, vous pourrez lui offrir un écran LiNote. Grâce à LiNote, vous pourrez l’appeler en appel vidéo pour partager avec lui de bons moments de convivialité, sans qu’il n’ait rien à toucher. En effet, lorsque vous l’appellerez, votre parent n’aura qu’à se placer face à son appareil pour qu’il détecte sa présence et démarre automatiquement la conversation en visio. De cette manière, votre proche ne sera jamais déstabilisé par ses symptômes parkinsoniens, qui peuvent parfois s’avérer gênants pour saisir un téléphone et composer un numéro.
Quelle est la différence entre maladie de Parkinson et syndrome parkinsonien ?
Il est important de ne pas confondre la « maladie de Parkinson » avec « le syndrome parkinsonien ».
En effet, le syndrome parkinsonien correspond à un ensemble de symptômes tels que des tremblements, des mouvements lents, des raideurs et/ou des difficultés à marcher. Le syndrome parkinsonien est présent dans la maladie de Parkinson mais également dans d’autres pathologies comme un traumatisme crânien, la maladie de Wilson, la maladie d’Alzheimer, la démence fronto-temporale, l’encéphalite virale et bien d’autres.
Ainsi, le syndrome parkinsonien peut tout à fait être associé à d’autres symptômes comme des troubles cognitifs, des mouvements oculaires anormaux, des difficultés d’expression, une hypotension artérielle, etc. C’est l’association du syndrome parkinsonien avec d’autres symptômes qui va permettre d’établir le diagnostic de la maladie dont une personne est atteinte.
Ainsi, ce n’est pas parce qu’une personne présente un syndrome parkinsonien (tremblements, mouvements lents, raideurs,…) qu’elle est forcément atteinte de la maladie de Parkinson.
Par ailleurs, le syndrome parkinsonien présente des différences physiologiques avec la maladie de Parkinson. En effet, alors que la maladie de Parkinson est due à la disparition de neurones dopaminergiques au sein du cerveau, le syndrome parkinsonien est provoqué par un déséquilibre au niveau du système cholinergique, qui joue un rôle clé dans la motricité et la cognition.
Enfin, il faut savoir qu’un syndrome parkinsonien peut être causé par :
- des affections ou des lésions cérébrales ;
- la prise de certains médicaments ou toxines.
Ainsi, pour détecter la présence d’un syndrome parkinsonien, les médecins ont l’habitude de recourir à :
- un examen clinique pour analyser les différents symptômes ;
- un examen d’imagerie cérébrale ;
- des questions concernant les antécédents de la personne (prise de médicaments, exposition à une toxine, etc).
Quelques chiffres sur la maladie de Parkinson
En France, il faut savoir que la maladie de Parkinson toucherait environ 200 000 personnes. C’est la deuxième maladie neurodégénérative la plus fréquente dans ce pays, juste derrière l’Alzheimer.
En moyenne, la maladie de Parkinson se déclare entre 50 et 70 ans. On estime qu’environ 1% des personnes âgées de plus de 65 ans seraient touchées par cette pathologie.
Enfin, la maladie de Parkinson possède une certaine prévalence masculine, c’est-à-dire qu’elle touche un peu plus souvent les hommes que les femmes pour des raisons que l’on ignore encore.
Origine de la maladie
Qu’est-ce qui est à l’origine de la maladie de Parkinson ?
Bien que les véritables raisons qui pourraient expliquer la disparition progressive des neurones dopaminergiques restent encore aujourd’hui incertaines, on peut retenir plusieurs facteurs de risques pour expliquer la survenue de la maladie de Parkinson.
Tout d’abord, l’âge est certainement le principal facteur de risque dans la maladie de Parkinson. En effet, la dégradation des neurones dopaminergiques serait encouragée par des facteurs liés au vieillissement (ex : accumulation de radicaux libres, présence d’une inflammation,…).
Les facteurs génétiques
Dans la grande majorité des cas, la maladie de Parkinson n’est pas une maladie héréditaire. Cela signifie qu’elle ne se transmet pas de génération en génération. Cependant, il semblerait que 5% des maladies de Parkinson soient liées à des mutations au niveau de gènes bien spécifiques comme :
- le gène de l’alpha-synucléine ;
- le gène LRRK-2 (leucine-rich repeat kinase 2) ;
- le gène de la glucocérébrosidase (GBA).
💡 Bon à savoir
Ce n’est pas parce qu’une personne est porteuse de l’une de ces mutations génétiques qu’elle développera obligatoirement la maladie de Parkinson.
Les facteurs environnementaux
D’après les chercheurs, la maladie de Parkinson pourrait aussi avoir un lien étroit avec une exposition prolongée aux polluants chimiques et aux pesticides. En effet, les résultats d’études menées par des chercheurs de l’Inserm en collaboration avec la Mutualité Sociale Agricole (MSA) ont montré que les agriculteurs exposés à des insecticides (les organochlorés) présentaient un risque accru de développer la maladie de Parkinson.
💡 Bon à savoir
Aujourd’hui, la maladie de Parkinson fait partie du tableau répertoriant les maladies d’origine professionnelle au sein du régime agricole.
Une intoxication au dioxyde de carbone ou au manganèse ainsi qu’une consommation d’AMTP (une drogue contaminant parfois l’héroïne) pourrait également jouer un rôle dans l’apparition de la maladie de Parkinson.
À contrario, il semblerait que certains facteurs environnementaux puissent permettre de prévenir la maladie. Par exemple, la consommation de boissons contenant de la caféine (comme le thé, le café ou encore le cola), permettrait de stimuler les neurones dopaminergiques et de lutter contre l’apparition de la maladie. Aussi, la nicotine contribuerait également à encourager la libération de dopamine au sein du cerveau. Cependant, ce bénéfice ne fait pas véritablement le poids face à toutes les maladies (dont les cancers) que la consommation de tabac peut provoquer.
Symptômes
Quels sont les symptômes de la maladie de Parkinson ?
Trois grands symptômes moteurs caractérisent la maladie de Parkinson :
- la lenteur des mouvements (akinésie)
- les tremblements
- les raideurs musculaires (hypertonie).
Ces trois symptômes ne se manifestent pas forcément chez une même personne. Il arrive que certaines personnes ne souffrent que d’un seul ou de deux symptômes. Chez d’autres personnes, tous les symptômes peuvent être présents mais à une intensité variable.
La plupart du temps, les symptômes de la maladie de Parkinson commencent par ne toucher qu’un seul côté du corps (côté droit ou côté gauche). Avec l’évolution de la maladie, les symptômes deviennent bilatéraux (présents des deux côtés) mais subsistent asymétriques (plus accentués d’un côté).
1. Une lenteur des mouvements (akinésie)
Lorsqu’elle la personne présente ce symptôme, elle éprouve une certaine lenteur dans l’exécution et la coordination des mouvements. On parle aussi d’akinésie. De cette manière :
- la marche est complètement ralentie car les pas sont petits et les bras ne se balancent plus de manière naturelle ;
- les paupières clignent moins souvent et le visage présente moins de mimiques naturelles, ce qui donne l’impression d’un visage figé (amimie) ;
- la voix paraît affaiblie et monocorde (une seule note), dénuée de toute intonation ;
- les mouvements qui sollicitent la motricité fine (petits muscles des doigts et des mains) sont difficiles à réaliser et peuvent se traduire par des difficultés à ouvrir un bocal, à boutonner un chemiser, à écrire (écriture manuscrite lente avec des caractères petits et serrés) ;
- les mouvements qui permettent de se lever, de s’asseoir ou de changer de position dans le lit deviennent également difficiles à effectuer.
2. Des tremblements au repos
Quand la personne présente ce symptôme, elle souffre de tremblements lorsque ses muscles sont totalement relâchés. Ces derniers peuvent disparaître lorsqu’elle décide d’effectuer un mouvement précis. Généralement, les tremblements affectent surtout les mains, les bras et les jambes mais ils peuvent aussi toucher les lèvres et le menton. Ce type de tremblement peut longtemps rester intermittent, c’est-à-dire apparaître puis disparaître sans raison particulière.
💡 Bon à savoir :
Ce n’est pas parce qu’une personne souffre de ce type de tremblement qu’elle a forcément la maladie de Parkinson. En effet, il existe plusieurs raisons à l’apparition de tremblements :
• la réalisation d’un geste pendant une période prolongée ;
• une fatigue ou un trop-plein d’émotions ;
• la prise d’excitants (comme la caféine) ou de médicaments ;
• une origine familiale.
De même, on estime qu’environ 25% des personnes atteintes de la maladie de Parkinson ne souffrent d’aucun tremblement, alors qu’elles sont pourtant bien porteuses de la maladie.
3. Des raideurs musculaires (hypertonie)
Lorsque la personne présente ce symptôme, elle souffre de raideurs musculaires qui se caractérisent par une tension excessive dans les muscles pouvant s’avérer douloureuse. On parle aussi d’hypertonie.
La plupart du temps, cette tension musculaire se localise principalement au niveau de la colonne vertébrale, entraînant ainsi une posture penchée vers l’avant.
Comme la maladie de Parkinson est évolutive, elle aboutit généralement à une perte d’autonomie progressive et à une incapacité à marcher.
4. D’autres symptômes non moteurs
Avec l’évolution de la maladie, d’autres symptômes peuvent également apparaître comme :
- certains troubles cognitifs : troubles de l’attention et de la concentration, troubles de la mémoire, ralentissement de la pensée (bradypsychie) ;
- des troubles digestifs (constipation, nausées) ;
- des troubles de la déglutition ;
- un amaigrissement ;
- une incontinence urinaire ;
- une dépression ;
- des troubles du sommeil (et notamment des insomnies ou des rêves agités) ;
- une fatigue marquée avec parfois une somnolence ;
- une hypotension orthostatique (diminution de la pression artérielle lorsque la personne se met debout) ;
- des troubles sexuels (hypersexualité, troubles érectiles ou encore baisse de la libido) ;
- une hypersudation (transpiration excessive) ;
- une réduction de l’odorat (anosmie).
Pourquoi une personne atteinte de la maladie de Parkinson peut-elle connaître autant de symptômes divers ?
Comme nous l’avons vu, la maladie de Parkinson se traduit par une atteinte des systèmes moteurs, ce qui entraîne des troubles de la motricité.
Toutefois, la maladie de Parkinson affecte également le système nerveux autonome (SNA).
Le système nerveux autonome a pour but de réguler de façon automatique, sans que nous nous en apercevions, un ensemble de fonctions essentielles à notre corps comme la digestion, le fonctionnement de la vessie, les rythmes cardiaque et respiratoire, la transpiration, le comportement sexuel,… C’est pour cette raison qu’une personne atteinte de la maladie de Parkinson peut connaître des symptômes aussi variés que des troubles cardiaques, digestifs, sexuels ou encore des problèmes de transpiration.
💡 Bon à savoir
Si votre proche souffre de plusieurs symptômes parkinsoniens associés à des troubles cognitifs, l’écran LiNote pourra lui permettre d’améliorer son quotidien. En effet, grâce à LiNote, votre proche pourra visualiser l’emploi du temps de sa journée et de sa semaine pour pallier ses troubles de la mémoire et l’aider à organiser son quotidien. De plus, chaque jour, LiNote pourra adresser des “rappels” à votre parent pour qu’il n’oublie pas de prendre ses médicaments à des horaires précis. Enfin, sachez que votre proche n’aura jamais besoin de toucher le LiNote pour consulter son emploi du temps. Celui-ci s’affiche en continu et ne nécessite aucune manipulation particulière, ce qui s’avère très pratique pour les personnes qui souffrent de tremblements et/ou de difficultés à effectuer des gestes bien précis.
Diagnostic
Comment diagnostiquer la maladie de Parkinson ?
L’importance des signes avants-coureurs
Généralement, on estime qu’une personne atteinte de la maladie de Parkinson est asymptomatique jusqu’à ce que 50 à 70% de ses neurones dopaminergiques aient disparu. En effet, il faut savoir qu’une personne atteinte de la maladie de Parkinson est capable de compenser sa perte en neurones dopaminergiques pendant plusieurs années grâce au processus de plasticité cérébrale.
Ainsi, lorsque les premiers symptômes de la maladie s’installent, on estime qu’elle est déjà présente depuis 5 à 10 ans environ.
💡 Bon à savoir
La plasticité cérébrale peut être définie comme la capacité innée du cerveau à réorganiser ses connexions neuronales selon les besoins et les expériences vécues par la personne. Ainsi, tout au long de notre vie, les connexions entre nos neurones sont susceptibles d’évoluer selon nos expériences et nos interactions avec le monde qui nous entoure.
Des symptômes avant-coureurs peuvent toutefois alerter. Ces derniers peuvent être repérés par la personne atteinte et/ou par ses proches. Parmi ces signes avants-coureurs, il est possible de déceler :
- une profonde fatigue ;
- une difficulté à se concentrer ;
- une baisse de performance dans la réalisation des activités et gestes du quotidien ;
- une dépression ;
- une micrographie (écriture manuscrite qui est de plus en plus petite) ;
- des troubles digestifs.
La réalisation du diagnostic
En raison de certains symptômes partagés avec d’autres maladies neurodégénératives, il est parfois compliqué d’établir le diagnostic de la maladie de Parkinson avec certitude. Ainsi, les examens qu’il est demandé de réaliser ont pour objectif d’écarter d’autres explications possibles aux symptômes.
Pour établir le diagnostic de la maladie de Parkinson, le/la neurologue tient généralement compte des antécédents médicaux de la personne qui le consulte. Il/elle peut aussi lui demander de passer :
- un examen neurologique complet comme un électroencéphalogramme (EEG) ou un électroneuromyogramme (ENMG) ;
Qu’est-ce qu’un électroencéphalogramme (EGG) ?
Il s’agit d’un examen indolore qui consiste à placer des électrodes (reliés à un ordinateur) sur la tête. De cette manière, l’EEG permet de mesurer l’activité électrique du cerveau et d’enregistrer cette dernière sous forme d’un tracé pour pouvoir détecter la présence d’un éventuel trouble neurologique.
Qu’est-ce qu’un électroneuromyogramme (ENMG) ?
Il s’agit d’un examen qui requiert l’utilisation de stimulations électriques et d’aiguilles fines à introduire dans les muscles. Il permet d’analyser le fonctionnement des nerfs, des muscles et des jonctions neuromusculaires pour détecter la présence d’une éventuelle neuropathie (maladie du système nerveux), myopathie (maladie des muscles), myasthénie (maladie qui trouble la communication entre les nerfs et les muscles) ou une maladie des neurones moteurs (comme la maladie de Charcot).
- des examens d’imagerie cérébrale comme une imagerie par résonance magnétique (IRM), un scanner ou encore une scintigraphie cérébrale pour écarter d’autres pathologies ;
Qu’est-ce qu’une imagerie par résonance magnétique (IRM) ?
Il s’agit d’un examen qui repose sur l’utilisation d’ondes et d’un champ magnétique pour créer des images précises des organes et du corps. Ces images, constituées par un ordinateur, permettent de mettre en évidence la présence d’une éventuelle tumeur ou d’une atrophie de certaines régions du cerveau, par exemple.
Qu’est-ce qu’un scanner cérébral ?
Il s’agit d’une technique d’imagerie médicale qui utilise des rayons X pour obtenir des images très nettes “en coupe” du cerveau. Cet examen permet de mettre en évidence l’éventuelle présence d’un accident vasculaire cérébral (AVC), d’une méningite, d’une malformation, d’une tumeur, etc.
Qu’est-ce qu’une scintigraphie cérébrale ?
Il s’agit d’un examen qui nécessite l’utilisation d’un produit radioactif et non toxique (injecté dans le bras) pour réaliser une cartographie visuelle du cerveau. Il permet de mettre en évidence la présence d’une éventuelle affection.
- des analyses de sang pour vérifier l’état de santé général de la personne et écarter d’autres explications possibles aux symptômes.
En plus de ces différents examens, le/la neurologue peut également administrer à la personne un médicament qui est très utilisé pour traiter la maladie de Parkinson : le carbidopa-levodopa. De cette manière, le/la neurologue pourra observer si les symptômes s’améliorent. Si tel est le cas, alors le diagnostic de la maladie de Parkinson pourra être confirmé.
💡 Bon à savoir
Le diagnostic de la maladie de Parkinson prend généralement du temps. Il impose des rendez-vous réguliers afin de suivre l’état de santé et l’évolution des symptômes de la personne au fil des mois.
Evolution & espérance de vie
Quelle évolution et quelle espérance de vie avec la maladie de Parkinson ?
Tout d’abord, il faut savoir que la maladie de Parkinson s’exprime et évolue différemment d’une personne à une autre. La plupart du temps, les médecins distinguent 4 phases distinctes qui permettent de décrire son évolution :
1 – L’apparition des premiers symptômes
La première phase est généralement difficile à vivre pour les personnes atteintes de Parkinson car l’apparition des premiers symptômes de la maladie est souvent source d’inquiétudes et d’anxiété.
Il arrive aussi que les symptômes ne soient pas assez prononcés pour que les médecins puissent établir le diagnostic de la maladie de Parkinson avec certitude, ce qui peut laisser les personnes dans un profond sentiment d’errance médicale et de détresse.
2 – La phase d’équilibre thérapeutique
Lorsque le diagnostic de la maladie de Parkinson est admis, un traitement dopaminergique est proposé à la personne qui en est atteinte. Ce traitement nécessite une prise médicamenteuse plusieurs fois par jour à des horaires précis, ce qui peut avoir un retentissement sur la vie sociale et professionnelle.
Ce dernier, destiné à pallier la disparition des neurones dopaminergiques, a la particularité d’atténuer les symptômes avec beaucoup d’efficacité, ce qui entraîne une période d’amélioration pouvant durer plusieurs années. Certains médecins la qualifient de « phase d’équilibre » ou de « lune de miel ».
Toutefois, malgré un mieux-être général, les symptômes restent présents et la maladie continue d’évoluer. Cette période d’amélioration est variable selon chaque personne : en moyenne, elle dure entre 5 et 7 ans.
3 – Les complications motrices
Généralement, il arrive un moment de la maladie où le traitement dopaminergique entraîne des complications qui sont à distinguer des symptômes parkinsoniens.
Ces complications motrices entraînent une alternance entre des phases qualifiées de « On » et de « Off » par les médecins :
- lors de la période « On »
la personne est totalement mobile et agile. Toutefois, elle peut présenter des mouvements involontaires, non contrôlés et rapides (dyskinésies);
- lors de la période « Off »
la personne semble gênée et comme paralysée. Elle présente des symptômes d’akinésie entraînant un blocage musculaire, des difficultés pour marcher, une instabilité posturale et un risque de tomber.
Ces symptômes ont la particularité de survenir à n’importe quel moment de la journée, de façon complètement imprévisible. Ainsi, tandis qu’un mouvement peut être impossible à réaliser le matin, il peut être très facile à exécuter le soir.
💡 Bon à savoir : ces complications motrices peuvent être atténuées grâce à un ajustement du traitement dopaminergique. Un carnet de surveillance est alors nécessaire pour que la personne atteinte de Parkinson y inscrive régulièrement les symptômes qu’elle ressent afin de tenir informé(e) le/la neurologue.
4 – La phase avancée de la maladie
Au cours de la phase avancée de la maladie, certains troubles moteurs comme une perte d’équilibre, des chutes répétées ou encore des troubles de la déglutition deviennent omniprésents. On parle de troubles « axiaux » car ces symptômes touchent tout l’axe du corps. Certains troubles neurovégétatifs peuvent également apparaître comme des problèmes de tension artérielle, des sueurs, des problèmes urinaires,…
Le comportement peut également changer et certains troubles cognitifs peuvent s’accentuer.
Au cours de cette période, les symptômes suivants s’aggravent :
- des problèmes de contrôle musculaire ;
- des tremblements ;
- une lenteur des mouvements (akinésie) ;
- une rigidité musculaire (hypertonie) ;
- des mouvements involontaires particulièrement désordonnés et rapides (dyskinésies).
Traitement
Quel traitement pour la maladie de Parkinson ?
Aucun traitement ne permet véritablement de retenir l’évolution des symptômes de la maladie de Parkinson. Toutefois, certains permettent d’améliorer la qualité de vie des personnes qui en sont atteintes.
Des traitements médicamenteux
1. Les traitements dopaminergiques
Pour aider les personnes atteintes de la maladie de Parkinson à compenser leur déficit en dopamine, il leur est généralement prescrit un médicament qui vise :
- soit à imiter l’action de la dopamine au sein du cerveau (agonistes dopaminergiques) ;
- soit à administrer une substance qui sera ensuite transformée en dopamine lorsqu’elle sera dans le corps (Levodopa ou L-dopa) ;
- soit à administrer une substance qui va ensuite empêcher la dégradation de la dopamine au sein du cerveau (inhibiteurs de la monoamine oxydase de type B, inhibiteurs de la C-O méthrytransférase).
Généralement, ces traitements nécessitent des prises quotidiennes (comprimés, gélules). Depuis quelques années, certains traitements sont également proposés sous forme de patch (voie percutanée) ou injectés par l’intermédiaire d’une pompe (voie sous-cutanée) ou d’un stylo injecteur (voie trans-cutanée).
Bien qu’ils permettent de réduire les symptômes moteurs, le dosage de ces traitements doit souvent être adapté tout au long de l’évolution de la maladie car ils entraînent régulièrement des effets indésirables (des nausées, des troubles du comportement comme des phénomènes d’addiction, des dyskinésies,…).
💡 Bon à savoir
Ces traitements n’ont aucune efficacité sur les troubles non moteurs (ex : troubles digestifs, fatigue, dépression, incontinence urinaire, etc.), qui ne sont pas liés à un dérèglement dopaminergique.
2. Le traitement chirurgical
Lorsque les effets indésirables causés par le traitement dopaminergique sont trop présents (fluctuations motrices, dyskinésies, paralysies) et que la personne arrive à un stade avancé de la maladie, alors elle peut avoir recours à une stimulation cérébrale profonde. Cette dernière consiste à implanter des électrodes au sein d’une région bien spécifique du cerveau (comme le noyau sous-thalamique, le thalamus ou encore le pallidum) pour pouvoir lui envoyer des impulsions électriques à l’aide d’un petit boîtier inséré sous la peau.
Toutefois, cette approche médicamenteuse est particulièrement invasive et le risque d’effets indésirables doit être pris au sérieux. Ainsi, elle est réservée aux personnes qui présentent des fluctuations motrices et des dyskinésies sévères et qui ont moins de 70 ans.
Des traitements non médicamenteux
Des traitements non médicamenteux peuvent également s’avérer très efficaces pour aider les personnes atteintes de la maladie de Parkinson à améliorer leur qualité de vie.
1. Une activité physique régulière
En effet, il est fondamental que la personne atteinte de Parkinson reste active et pratique une activité physique régulière (comme de la marche, du jogging, de la natation, de la levée de poids ou encore du jardinage).
Ce type d’exercices lui permettra d’entretenir sa mobilité, sa coordination des mouvements et son équilibre. De plus, ces exercices lui permettront de fortifier son squelette, fortement exposé à un risque d’ostéoporose en raison des symptômes de la maladie.
Aussi, les personnes atteintes de la maladie de Parkinson pourront chaque jour, veiller à obtenir leur dose de vitamine D (ex : faire du sport au soleil), qui joue un rôle clé dans la bonne santé des os.
Par ailleurs, les personnes atteintes de la maladie de Parkinson pourront également pratiquer des activités physiques plus douces comme le yoga, le tai-chi ou encore le Qi Gong pour diminuer leur anxiété, pouvant être à l’origine d’une multiplication des tremblements.
2. Des thérapies non médicamenteuses
La kinésithérapie pourra aider la personne atteinte de Parkinson à entretenir ses muscles et ses articulations. Au fil des séances, la kinésithérapie contribuera à améliorer le contrôle de ses mouvements, sa coordination, sa capacité à marcher et à garder son équilibre.
La rééducation orthophonique pourra aussi l’aider à lutter contre l’apparition de troubles de la déglutition et apaiser ses difficultés à s’exprimer (à l’oral comme à l’écrit).
Enfin, le soutien psychologique pourra permettre d’apaiser l’anxiété causée par la maladie de Parkinson.
3. Une alimentation équilibrée
Pour aider la personne atteinte de la maladie de Parkinson à améliorer sa qualité de vie, le médecin pourra également lui faire plusieurs préconisations alimentaires telles que :
- consommer des protéines au cours du dîner ;
- privilégier un régime végétarien qui offre une balance glucides/protéines adaptée aux personnes souffrant de la maladie de Parkinson ;
- consommer des céréales, fruits et légumes qui favorisent un bon transit intestinal et qui possèdent de bonnes propriétés antioxydantes ;
- réduire la consommation d’aliments riches en gras saturés comme les produits laitiers, les viandes rouges et l’huile de palme ;
- boire au moins un litre d’eau par jour pour faciliter la digestion.
4. L’écran LiNote pour maintenir le lien
Enfin, LiNote pourra aider les personnes atteintes de la maladie de Parkinson à maintenir le lien avec leurs proches, ce qui pourra contribuer à réduire leur sentiment d’anxiété.
En effet, grâce à son système intelligent, LiNote permettra aux personnes souffrant de Parkinson de recevoir des appels de leurs proches en vidéo, sans avoir besoin de toucher l’appareil. Il leur suffira simplement de se positionner face à l’écran pour que LiNote détecte leur présence et démarre automatiquement la conversation en visio.
De cette manière, les personnes atteintes de la maladie de Parkinson pourront se détendre, voir leurs petits-enfants et passer d’agréables moments en famille malgré la distance et sans être gênées par leurs symptômes moteurs.
A lire aussi…

Maladie d’Alzheimer
Votre proche a la maladie d’Alzheimer et vous aimeriez mieux comprendre ce qu’il vit au quotidien ? Nous vous expli…

Démence à corps de Lewy
Cette maladie complexe a des symptômes similaires aux maladies d’Alzheimer et de Parkinson, ce qui la rend…
Maladie de Charcot
Nous vous livrons un maximum d’informations pour vous aider à mieux la comprendre : causes, symptômes, diagnostic et…
